در این نوشته می خوانید:
کلیهها دو عضو لوبیا شکل در دو طرف بدن هستند که هر کدام از میلیونها نفرون تشکیل شدهاند. نفرونها وظیفه دفع مواد زائد و سموم از بدن را برعهده دارند و بین آب و الکترولیتها تعادل برقرار میکنند. در صورت ایجاد اختلال در عملکرد نفرونها راندمان کلیه کاهش مییابد. نارسایی کلیه زمانی اتفاق میافتد که این عملکرد تا 15 درصد از حد طبیعی خود پایینتر باشد. این عارضه ممکن است بهدلیل بیماری در قسمتی از بدن یا وجود مشکلاتی در بافت یا ساختار کلیه رخ دهد. باتوجه به نقشی حیاتی کلیه در بدن، درمان نارسایی کلیه از اهمیت بالایی برخوردار است. فشار خون بالا یکی از دلایل ابتلای افراد به بیماری نارسایی کلیه است؛ اما «آیا نارسایی کلیه باعث ابتلا به فشار خون میشود؟». برای پاسخ به این سؤال باید عواقب نارسایی کلیه را مورد بررسی قرار داد.
علل بروز نارسایی کلیه
علائم نارسایی کلیه
بیماری نارسایی کلیه میتواند در نتیجه شرایط یا علل مختلفی بروز یابد. این بیماری ممکن است در اثر بیماریهای خاصی اتفاق افتد، در نتیجه برخی از افراد بیشتر در معرض ابتلا به نارسایی کلیه قرار دارند. همچنین دلایلی نیز در ایجاد این بیماری دخیل هستند که عبارتند از:
- اختلال در جریان خون: برخی از بیماریها مانند نارساییهای قلبی، کم آبی بدن، سوختگی، عفونتهای شدید، فشار خون بالا، حملات قلبی، نارسایی یا زخم کبدی سبب کاهش جریان خون در کلیهها میشوند.
- مشکلات دفع ادرار: زمانی که بدن بیمار نتواند ادرار را دفع کند سمومی ایجاد میشوند که به کلیهها فشار وارد میآورند. برخی از بیماریها مانند سرطان پروستات، سرطان روده بزرگ، سرطان مثانه، سرطان پیشرفته لگن، سنگ کلیه و وجود لخته خون در دستگاه ادراری مجاری ادرار را مسدود و مشکل دفع ادرار را بهدنبال دارد.
- عواملی که بر بافت کلیه اثرگذار هستند: آسیب به بافت کلیه در اثر تصادف، ضربه مستقیم یا عمل جراحی و همچنین مصرف داروهای ضدالتهاب، آسپرین، ایبوپروفن، ادویل، موترین IB و ناپروکسن ممکن خواهد بود. همچنین این عارضه در صورت مصرف داروهای مربوط به شیمی درمانی، داروها و رنگهای تزریقی در آزمایشهای تصویربرداری، برخی از آنتی بیوتیکها، داروهای درمان پوکی استخوان و مصرف بیش از حد کلسیم اتفاق میافتد.
- قرار گرفتن در معرض فلزات سنگین و ایجاد مسمومیت
- دیابت کنترل نشده
- ابتلا به بیماری لوپوس (خودایمنی): بیماری لوپوس سبب التهاب بسیاری از اندامها میگردد.
- مصرف مواد مخدر و نوشیدنیهای الکلی
- واسکولیت (التهاب رگهای خونی)
- گلومرولونفریت (التهاب رگهای خونی کوچک کلیه)
- وجود لخته خون داخل یا اطراف کلیه
- ابتلا به سرطان سلولهای پلاسما و مغز استخوان
- سندروم اورمیک همولیتیک: این بیماری شامل تجزیه گلبولهای قرمز بهدنبال عفونت باکتریایی روده ایجاد میگردد.
- واکنشهای آلرژیک شدید مانند آنافیلاکسی
- رسوب کلسترول: این عارضه سبب مسدودسازی جریان خون در کلیهها میگردد.
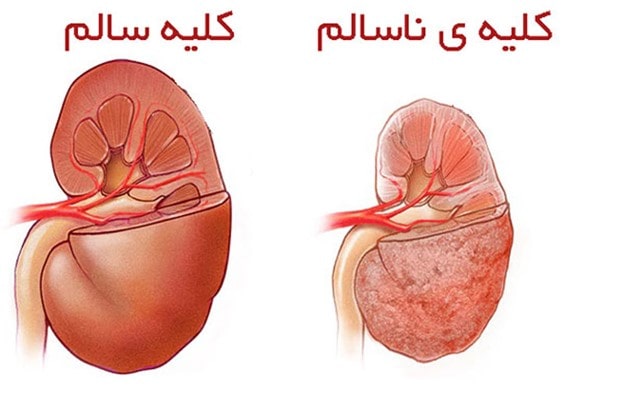
علائم نارسایی کلیه
بالا بودن فشار خون اغلب بهصورت خاموش باقی میماند تا زمانی که در آزمایشات یا معاینات پزشکی مورد توجه قرار گیرد. در برخی موارد این مشکل زمانی آشکار میشود که بدن بیمار به داروهای ضد فشار خون پاسخ ندهد. پیشرفت فشار خون کلیوی و کاهش قابل توجه خریان خون در کلیهها، نشانهها و علائم آشکاری به همراه دارد که عبارتند از:
- خستگی مزمن و ضعف
- سردرد یا گیجی
- تنگی نفس، درد در قفسه سینه یا ضربان قلب نامنظم
- وجود خون در ادرار
- حالت تهوع
- خونریزی از بینی
- دوبینی یا تاری دید
- کاهش دفع ادرار
- صدای زنگدار در گوش
- پف زیر چشم
- ورم در پاها و زانوها به دلیل احتباس مایعات
بهطورکلی در بیشتر مواقع فشار خون کلیوی علائمی از خود بروز نمیدهد تا زمانی که بیماری پیشرفته شود. براساس CDC، 90 درصد از جمعیتی که به بیماریهای مزمن کلیوی مبتلا هستند از وضعیت بیماری خود کاملاً بی اطلاع هستند.
نارسایی کلیه و فشار خون بالا
کلیهها نقش مهم و کلیدی در حفظ طبیعی فشار خون دارند. از طرفی فشار خون بر سلامت کلیهها اثرگذار است. فشار خون بالا یا هیپرتانسیون سبب آسیب دیدن کلیهها میگردد. زمانی که کلیهها عملکرد درستی نداشته باشند، با ترشح برخی از هورمونها و احتباس آب و نمک در بدن، فشار خون بالا میرود. آسیبهای کلیوی و فشار خون بالا در ابتدا ممکن است هیچ علائمی را به همراه نداشته و بیمار از وجود آن بیخبر باشد. در این مواقع تنها پزشک تحت انجام آزمایشات و معاینات پزشکی متوجه وجود بیماری میشود.
نارسایی کلیه و فشار خون بالا
بنابراین نارسایی کلیه و فشار خون بالا دو بیماری هستند که وجود هر کدام دیگری را تشدید خواهد کرد. در صورت عدم کنترل فشار خون بالا، نارسایی کلیه بروز مییابد و نارسایی کلیه سبب بالا رفتن فشار خون بیمار میگردد؛ در حدی که کلیهها به سرعت از کار میافتند و بیمار را ناچار به انجام دیالیز یا پیوند کلیه میکند.
فشار خون کلیوی
همانطور که بیان شد، نارسایی کلیه سبب بالا رفتن فشار خون میگردد؛ فشار خون کلیوی اصطلاحی است که پزشکان در زمان بالا رفتن فشار خون در اثر باریک شدن رگهای خونی کلیه بهکار میبرند. در بیماران مبتلا به نارسایی کلیه، بالا رفتن فشار خون نشاندهنده پیشرفت بیماری کلیه در آنها بوده که نیاز به درمان فوری دارد. کلیهها مسئولیت حفظ سطح مایعات در بدن را برعهده دارند و با این کار به تنظیم فشار خون کمک فراوانی مینمایند.
فشار خون کلیوی
تنگی رگها در کلیهها جریان خون را کاهش داده و کلیهها به این عارضه واکنش نشان میدهند. در این شرایط کلیهها بهدلیل کم آبی بدن هورمونی به نام رنین را ترشح میکنند که سبب افزایش سطح سدیم در خون میشود. همین مسئله سبب حفظ آب در بدن و بالا رفتن فشار خون میگردد. تنگی رگهای کلیه بیشتر در اثر تصلب شرایین ایجاد خواهد شد.
دلایل بروز فشار خون کلیوی
دلایل بروز فشار خون کلیوی
فشار خون کلیوی معمولاً افراد بالای 65 سال را بیشتر تحت تأثیر قرار میدهد. البته این عارضه و همچنین نارسایی کلیوی بیماری بوده که ممکن است در هر سنی بنابر دلایلی بروز یابد. ژنتیک یکی از مهمترین دلایل ابتلا به فشار خون کلیه محسوب میشود؛ همچنین عوامل دیگری که سبب ایجاد این بیماری میگردند به شرح زیر هستند.
- دیابت
- چاقی
- کلسترول بالا
- فشار خون بالا
- مصرف دخانیات
- عدم تحرک
- مصرف غذاهای چرب
علائم و نشانه های فشار خون کلیوی
بالا بودن فشار خون اغلب بهصورت خاموش باقی میماند تا زمانی که در آزمایشات یا معاینات پزشکی مورد توجه قرار گیرد. در برخی از موارد این مشکل زمانی آشکار میشود که بدن بیمار به داروهای ضدفشار خون پاسخ ندهد. پیشرفت فشار خون کلیوی و کاهش قابل توجه جریان خون در کلیهها، نشانهها و علائم آشکاری را به همراه دارند که عبارتند از:
- خستگی مزمن و ضعف
- سردرد یا گیجی
- تنگی نفس، درد در قفسه سینه یا ضربان قلب نامنظم
- وجود خون در ادرار
- حالت تهوع
- خونریزی از بینی
- دوبینی یا تاری دید
- کاهش دفع ادرار
- صدای زنگدار در گوش
- پف زیر چشم
- ورم در پاها و زانوها بهدلیل احتباس مایعات
بهطور کلی در بیشتر مواقع فشار خون کلیوی علائمی از خود بروز نمیدهد تا زمانی که بیماری پیشرفته شود. براساس CDC، 90 درصد از جمعیتی که به بیماریهای مزمن کلیوی مبتلا بودهاند از وضعیت بیماری خود کاملاً بیاطلاع هستند.

علائم و نشانه های فشار خون کلیوی
عوارض فشار خون کلیوی
همانطور که بیان گردید، بیماری فشار خون کلیوی تا زمان پیشرفته شدن خاموش خواهد بود. به همین علت با عدم درمان به موقع ممکن است چندین اندام در بدن را تحت تأثیر قرار دهد. فشار خون بالا، سبب ایجاد فشار به رگهای خونی میشود و به پارگی یا برآمدگی آنها منجر خواهد شد. همچنین این عارضه میتواند برخی از اندامها را از کار بیاندازد یا عملکرد آنها را تضعیف نماید. از دیگر عوارض فشار خون کلیوی میتوان به موارد زیر اشاره کرد:
- سکته مغزی: سکته مغزی (هموراژیک) ناشی از پارگی رگهای خونی مغز است.
- نارسایی کلیوی: در مراحل پیشرفته فشار خون کلیوی، از کار افتادن کلیهها رخ خواهد داد؛ در نتیجه در این شرایط بیمار برای ادامه حیاط نیاز به پیوند کلیه یا دیالیز دارد.
- ادم ریوی: در این شرایط مایعات درون ریه تجمع پیدا میکنند.
- هیپروتروفی بطن چپ: در این وضعیت دیواره اتاق پمپاژ اصلی قلب ضخیم میشود.
- آنوریسم: ضعف در دیواره رگهای خونی سبب برآمدگی رگها خواهد شد.
- نارسانی احتقانی قلب: مشکلی مهم است که در آن شرایط قلب بهگونهای که باید خون را پمپاژ نمیکند.
- رتینوپاتی: پارگی رگهای خونی سبب بروز مشکلاتی در بینایی میگردد، در این وضعیت بخشی از چشم بیمار نور را احساس میکند.
- حملات قلبی
نحوه تشخیص فشار خون کلیوی
این بیماری با کمک آزمایشهای تخصصی، معاینات پزشکی و بررسی سابقه بیمار تشخیص داده میشود. آزمایشاتی که منجر به تشخیص فشار خون کلیوی میگردند عبارتند از:
- تست آلبومین: در این آزمایش میزان پروتئین آلبومین در خون اندازهگیری میشود. اختلال در عملکرد کلیهها سبب تجمع این پروتئین در خون میگردد.
- نیتروژن اوره خون (BUN): میزان آمونیاک حاوی نیتروژن در خون توسط این تست مشخص میشود؛ در شرایطی که کلیهها کار نکنند آمونیاک حاوی نیتروژن در خون جمع خواهد شد.
- تست کراتینین: ماده کراتینین از مواد زائدی است که معمولاً از طریق ادرار از بدن دفع میشود؛ در صورت عدم کارکرد صحیح کلیهها این ماده در آزمایش خون مشاهده خواهد شد.
- پانل لیپید: در این سری آزمایشات میزان کلسترول و تری گلیسیرید در خون اندازهگیری میشود. کلسترول در صورت بالا رفتن در خون، در رگها رسوب میکند و جریان خون را با اختلال مواجه خواهد کرد.
- تخمین میزان فیلتراسیون گلومرولی (eGFR): میزان فیلترهای کلیه براساس سطح کراتین در خون توسط این تست تعیین میشود.
- آنالیز ادرار: در این بررسی ناهنجاریهای ادرار، وجود خون و میزان پروتئین در آن مشخص میشود.
نحوه تشخیص فشار خون کلیوی
انجام تست تصویربرداری
بعد از آزمایشات خونی و مشخص شدن ناهنجاریها، برای تعیین میزان تنگی شریانهای کلیوی نیاز به انجام تستهای تصویربرداری است. اطلاعات مورد نیاز در این شرایط با کمک دستگاههای زیر به دست میآیند:
- سونوگرافی دوبلکس: با کمک این دستگاه شریانهای کلیوی توسط امواج صوتی بهصورت غیرتهاجمی تصویربرداری میشوند.
- توموگرافی کامپیوتری (CT): این دستگاه با کمک ماده رنگی تزریق شده به رگها، تصاویری با کمک پرتو اشعه ایکس را از شریانهای کلیوی برمیدارد.
- آنژیوگرافی رزونانس مغناطیسی (MRA): این دستگاه نیز با کمک ماده رنگی تزریق شده تصویر شریانهای کلیوی را توسط امواج مغناطیسی و رادیویی تهیه مینماید.
- آرتریوگرافی کلیه: با تزریق مستقیم رنگ به شریانهای کلیوی این دستگاه میتواند نواحی انسداد در شریانها را مشخص نماید.
درمان بیماری فشار خون کلیوی
شدت بیماری فشار خون کلیوی در نوع درمان این بیماری تأثیرگذار است. درمان هر بیماری در قدم اول با تغییر در سبک زندگی آغاز میشود و سپس با درمانهای دارویی به توصیه متخصص ادامه پیدا میکند. بهطور کلی روند درمان این بیماری با تغییر در سبک زندگی که شامل ترک دخانیات، انجام مرتب ورزش، کاهش مصرف نمک، کاهش مصرف الکل، کاهش وزن، داشتن رژیمی سالم، کم چرب و کم پروتئین میشود همراه است.
براساس تحقیقات انجام شده داروهای ضدفشار خون، داروهایی هستند که متخصصین برای درمان این بیماری توصیه میکنند. این داروها به روشهای مختلفی فشار خون را کاهش میدهند و از تجمع بیش از حد پلاک در شریانها جلوگیری به عمل میآورند. داروهای درمانکننده این بیماری در گروههای زیر طبقهبندی میشوند:
- مهارکنندهها (ACE): این داروهای خوراکی با مسدودکردن آنزیم (آنژیوتانسین II) فشار خون را کاهش میدهند.
- مسدودکنندههای گیرنده آنژیوتانسین (ARBs): این داروها از اتصال آنژیوتانسین II به گیرندههای قلب، عروق خونی و کلیهها جلوگیری میکنند.
- داروهای کاهنده فشار خون: این داروها شامل مسدودکنندههای کانال کلسیم، دیورتیکهای تیازیدی، مسدودکنندههای بتا و درالزین میشوند.
درمان بیماری فشار خون کلیوی
سؤالات متداول
1_ آیا نارسایی کلیه در کودکان نیز مشاهده میشود؟
بهطور متوسط نارسایی کلیه در کودکان 4 تا 12 ساله شیوع بیشتری دارد.
2_ آیا عوامل ژنتیکی در بروز نارسایی کلیه و فشار خون کلیوی دخیل هستند؟
بله، 89 ژن مرتبط با این بیماری شناخته شدهاند و در برخی از موارد این بیماری بهصورت ارثی به نسل بعد منتقل میشود.
3_ مصرف چه مواد غذایی فشار کلیوی را حادتر میکند؟
شرینیجات، انواع غذاهای آماده کنسرو شده، فست فودها، نوشابهها و مصرف چای به مقدار زیاد سبب پیشرفت فشار خون کلیوی میشوند.
کلام آخر
کلیه نقش مهم و حیاطی را در بدن انسان برعهده دارد؛ بنابراین هرگونه آسیب و بیماری کلیوی خطرات جدی را برای سلامت هر فرد بهدنبال خواهد داشت. نارسایی کلیه از جمله مشکلات کلیوی بوده که بهدلیل خاموش بودن و دیر تشخیص دادن آن، عارضههای شدیدی برای بیمار ایجاد مینماید. نارسایی کلیه بهصورت آرام و پنهان بافت کلیه را از بین میبرد، به همین علت توجه به سبک زندگی و چکاپهای دورهای در حفظ سلامت کلیه کمک فراوانی خواهد کرد. این بیماری مشکلات و ناهنجاریهای متعددی را به همراه دارد که یکی از آنها ابتلا به فشار خون کلیوی خواهد بود؛ بنابراین نارسایی کلیه باعث ابتلا به فشار خون بالا میشود.
